Антибиотикограмма, также известная как тест на чувствительность к противомикробным препаратам (TSA), представляет собой обследование, целью которого является определение профиля чувствительности и устойчивости бактерий и грибов к антибиотикам. По результатам антибиотикограммы врач может указать, какой антибиотик больше всего подходит для лечения инфекции человека, тем самым избегая использования ненужных антибиотиков, которые не борются с инфекцией, а также предотвращают появление резистентности.
Антибиотикограмма обычно проводится после выявления микроорганизмов в большом количестве в крови, моче, кале и тканях. Таким образом, исходя из выявленного микроорганизма и профиля чувствительности, врач может назначить наиболее подходящее лечение.
Как делается антибиотикограмма
Для проведения антибиограммы врач запросит забор биологического материала, такого как кровь, моча, слюна, мокрота, кал или клетки, из органа, зараженного микроорганизмами. Затем эти образцы отправляются в микробиологическую лабораторию для анализа и культивирования в культуральной среде, которая способствует росту бактерий или грибков.
После роста микроорганизм выделяют и подвергают идентификационным тестам, чтобы сделать вывод о микроорганизме, ответственном за инфекцию. После выделения также проводится антибиотикограмма, чтобы узнать профиль чувствительности и устойчивости идентифицированного микроорганизма, что можно сделать двумя способами:
- Агар диффузии антибиотика: в этой процедуре маленькие бумажные диски , содержащие различные антибиотики помещают на пластины с соответствующей питательной среды для роста инфекционного агента. Через 1-2 дня нахождения в духовке можно наблюдать, слышите ли вы рост вокруг диска. Говорят, что при отсутствии роста микроорганизм чувствителен к этому антибиотику и считается наиболее подходящим для лечения инфекции;
- Антибиотикограмма на основе разведения : в этой процедуре имеется контейнер с несколькими разведениями антибиотика с разными дозами, в который помещаются анализируемые микроорганизмы и определяется минимальная ингибирующая концентрация (IMC) антибиотика. Емкость, в которой не наблюдалось роста микробов, соответствует дозе антибиотика, которую следует использовать при лечении, поскольку она предотвращает развитие микроорганизма.
В настоящее время в лабораториях проводится антибиотикограмма с помощью оборудования, которое проверяет устойчивость и чувствительность. Отчет, выпущенный оборудованием, сообщает, к каким антибиотикам инфекционный агент был устойчив, а какие были эффективны в борьбе с этим микроорганизмом и в какой концентрации.
Урокультура с антибиограммой
Инфекция мочевыводящих путей - одна из наиболее частых инфекций, в основном у женщин и мужчин. По этой причине врачи обычно запрашивают в дополнение к анализу мочи типа 1, EAS и посев мочи, сопровождаемый антибиотикограммой. Таким образом, врач может проверить, есть ли какие-либо изменения в моче, свидетельствующие о проблемах с почками, с помощью EAS, а также наличие грибков или бактерий в мочевыводящих путях, которые могут указывать на инфекцию, с помощью посева мочи.
Если наличие бактерий в моче подтверждается, затем проводится антибиотикограмма, чтобы врач мог узнать, какой антибиотик больше всего подходит для лечения. Однако в случае инфекций мочевыводящих путей лечение антибиотиками рекомендуется только в том случае, если у человека есть симптомы, предотвращающие развитие устойчивости к микробам.
Узнайте, как производится посев мочи.
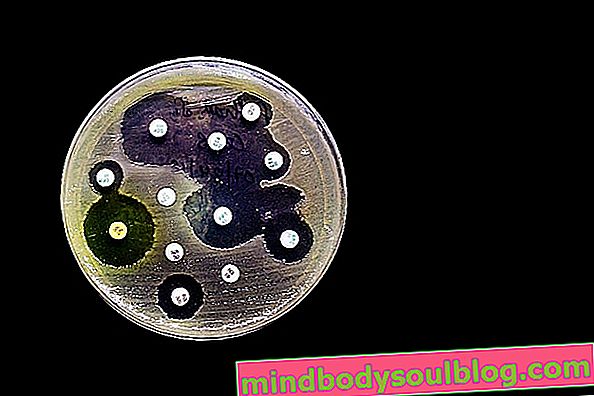
Как интерпретировать результат
Результат антибиотикограммы может занять от 3 до 5 дней и получается путем анализа влияния антибиотиков на рост микроорганизмов. Антибиотик, подавляющий рост микробов, показан для лечения инфекции, но если рост есть, это указывает на то, что рассматриваемый микроорганизм нечувствителен к этому антибиотику, то есть устойчив.
Результат антибиотикограммы должен интерпретировать врач, который наблюдает за значениями минимальной ингибирующей концентрации, также называемой CMI или MIC, и / или диаметром ореола ингибирования, в зависимости от проведенного теста. IMC соответствует минимальной концентрации антибиотика, способной подавлять рост микробов, и соответствует стандартам Института клинических и лабораторных стандартов , CLSI, и может варьироваться в зависимости от исследуемого антибиотика и идентифицированного микроорганизма. .
В случае диффузионной антибиотикограммы в агаре, когда листы бумаги, содержащие определенные концентрации антибиотиков, помещаются в культуральную среду с микроорганизмом, после инкубации в течение примерно 18 часов можно определить наличие или отсутствие ореолов ингибирования. По размеру диаметра ореолов можно проверить, является ли микроорганизм нечувствительным, восприимчивым, промежуточным или устойчивым к антибиотику.
Результат также следует интерпретировать на основании определения CLSI, который определяет, что для теста на чувствительность Escherichia coli к ампициллину, например, зона ингибирования менее или равная 13 мм указывает на то, что бактерия устойчива к антибиотик и ореол, равный или превышающий 17 мм, указывает на чувствительность бактерий. Узнайте больше о результате посева мочи с антибиотикограммой.
Таким образом, по результату антибиотикограммы врач может указать наиболее эффективный антибиотик для борьбы с инфекцией.
Почему необходимо выбрать правильный антибиотик?
Использование антибиотиков, которые не подходят и не эффективны для микроорганизмов, замедляет выздоровление человека, частично лечит инфекцию и способствует развитию механизмов устойчивости микробов, что затрудняет лечение инфекции.
По той же причине очень важно не использовать антибиотики без указания врача и без необходимости, так как это может привести к отбору микроорганизмов, более устойчивых к антибиотикам, что уменьшит выбор лекарств для борьбы с инфекциями.