Термин моноцитоз относится к увеличению количества моноцитов, циркулирующих в крови, то есть когда на мкл крови идентифицируется более 1000 моноцитов. Контрольные значения моноцитов в крови могут варьироваться в зависимости от лаборатории, однако количество моноцитов от 100 до 1000 на мкл крови обычно считается нормальным.
Моноциты - это клетки крови, вырабатываемые в костном мозге и являющиеся частью иммунной системы, отвечающей за защиту организма. Таким образом, количество моноцитов в крови может увеличиваться в результате воспалительного и инфекционного процесса, а моноцитоз может наблюдаться в основном при туберкулезе, в процессе выздоровления от инфекций и при эндокардите. Узнайте больше о моноцитах.

Основные причины моноцитоза
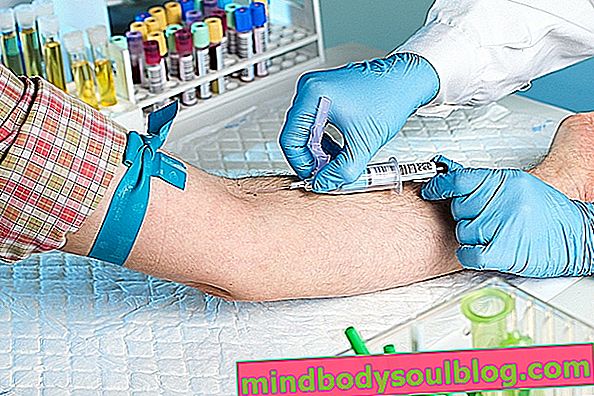
Моноцитоз идентифицируется с помощью общего анализа крови, и необходимо собрать небольшое количество крови, которое отправляется в лабораторию для анализа. Результат отображается в особой части картины крови, называемой лейкограммой, где можно найти всю информацию, относящуюся к клеткам, ответственным за защиту организма.
В большинстве случаев моноцитоз сопровождается другими изменениями в анализе крови и другими исследованиями, которые могут быть назначены врачом, в дополнение к тому факту, что у пациента обычно наблюдаются симптомы, связанные с причиной изменения. Если моноцитоз протекает изолированно и бессимптомно, рекомендуется повторить анализ крови, чтобы проверить, стабилизировано ли количество моноцитов или необходимо дальнейшее исследование.
Основными причинами моноцитоза являются:
1. Туберкулез
Туберкулез - это инфекционное заболевание, вызываемое Mycobacterium tuberculosis , широко известной как бацилла Коха, бактерия, которая остается в дыхательной системе, вызывая поражение легких и приводя к появлению некоторых признаков и симптомов, таких как постоянный кашель, боль в груди, затруднение при дыхании, ночной пот и выделение зеленоватой или желтоватой мокроты.
Помимо моноцитоза, врач может проверить другие изменения в формуле крови и биохимических анализах. Кроме того, при подозрении на туберкулез в соответствии с признаками и симптомами, представленными человеком, может потребоваться микробиологическое исследование мокроты или туберкулиновый тест, также называемый тестом PPD, который направлен на проверку присутствия бактерий в организме. Разберитесь, что такое экзамен PPD и как он проводится.
Что делать: при наличии каких-либо признаков или симптомов туберкулеза важно обратиться к терапевту, пульмонологу или инфекционисту, чтобы запросить анализы, поставить диагноз и назначить лечение, которое проводится с помощью антибиотиков. Важно, чтобы лечение проводилось в точном соответствии с рекомендациями врача, даже если симптомы улучшатся. Это связано с тем, что если лечение будет прервано, возможно, что бактерии снова начнут размножаться и приобретут резистентность, что затруднит лечение и может вызвать осложнения у человека.
2. Бактериальный эндокардит.
Бактериальный эндокардит - это ситуация, при которой внутренние структуры сердца поражены бактериями, которые попадают в этот орган через кровоток, что приводит к появлению таких признаков и симптомов, как высокая температура, боль в груди, одышка и кашель, например.
Этот тип эндокардита чаще встречается у людей, которые принимают внутривенные препараты, поскольку бактерии, присутствующие на коже, могут попадать в кровоток непосредственно при нанесении препарата.
Помимо изменений в анализе крови, врач может также проверить изменения при других лабораторных, микробиологических и кардиологических исследованиях, таких как УЗИ сердца и эхограмма. Познакомьтесь с другими тестами, оценивающими работу сердца.
Что делать: в этих случаях важно обращать внимание на появление признаков, указывающих на эндокардит, и сразу же обращаться в больницу, поскольку бактерии, вызывающие заболевание, могут быстро распространяться и достигать других органов, помимо сердца, что еще больше усложняет клиническую картину пациента. терпеливый.

3. Восстановление после инфекций.
Обычно в период выздоровления от инфекций количество моноцитов увеличивается, поскольку это свидетельствует о том, что организм реагирует на инфекционный агент и увеличивает линию защиты, позволяя быстрее и эффективнее устранять микроорганизмы.
Помимо количества моноцитов, также можно наблюдать увеличение количества лимфоцитов и нейтрофилов.
Что делать: если у человека диагностирована инфекция, увеличение количества моноцитов обычно означает только восстановление пациента и иммунной системы. В этих случаях иное отношение не требуется, и врач может попросить еще один анализ крови только через несколько недель, чтобы проверить, нормализовалось ли количество моноцитов.
4. Ревматоидный артрит.
Ревматоидный артрит также является заболеванием, при котором может наблюдаться моноцитоз, поскольку это аутоиммунное заболевание, то есть клетки иммунной системы атакуют другие клетки организма. Таким образом, всегда есть производство иммунных клеток, в том числе моноцитов.
Это заболевание характеризуется поражением суставов, которые становятся болезненными, опухшими и жесткими, и им трудно двигать в течение как минимум 1 часа после пробуждения.
Что делать: Лечение ревматоидного артрита проводится в основном с помощью физиотерапии, чтобы реабилитировать пораженный сустав, предотвратить осложнения и облегчить боль. Кроме того, ревматологи могут порекомендовать использование лекарств и адекватного питания, что следует делать под руководством диетолога. Узнайте, как проводится лечение ревматоидного артрита.
5. Гематологические изменения
Моноцитоз также может присутствовать при заболеваниях крови, таких как анемия, лимфомы и лейкемия. Поскольку моноцитоз может быть связан с легкими и тяжелыми ситуациями, важно, чтобы оценка результата проводилась врачом вместе с анализом других параметров анализа крови в дополнение к чтению слайдов.
Что делать: моноцитоз, связанный с проблемами крови, обычно приводит к появлению симптомов в зависимости от причины. По этой причине рекомендуется информировать врача общей практики или гематолога о любых признаках или симптомах, поскольку это принимается во внимание при анализе анализа крови. По оценке врача, можно поставить диагноз и начать соответствующее лечение.